Fettleber und GLP-1-Peptide: Ein Vorteil, mit dem Sie nicht gerechnet haben
Sie lesen über GLP-1-Peptide wegen des Gewichts. Vielleicht wegen des Food Noise. Wegen der Zentimeter, die einfach nicht schwinden wollen. Doch es gibt ein Organ in Ihrem Körper, das still und leise Schaden nimmt, über den niemand spricht — und das diese Peptide nachweislich reparieren können.
Ihre Leber.
Nicht die Leber aus dem Jahres-Check-up, bei dem der Arzt sagt: „Die Werte sind auffällig, schauen wir in sechs Monaten nochmal.” Die Leber, die genau jetzt, in diesem Moment, Fett in sich anhäuft. Die zu einem ölgetränkten Schwamm wird. Und die einen Teufelskreis antreibt, bei dem das Gewicht nur das sichtbare Symptom ist.
Die nicht-alkoholische Fettlebererkrankung betrifft jeden dritten Europäer. Die meisten wissen es nicht. Und die meisten denken, es sei ein Problem, das nichts mit ihrem Gewicht zu tun hat.
Das stimmt nicht. Sie ist der verborgene Motor, der alles blockiert.
Fettleber: Der stille Motor, den Ihnen niemand erklärt
Die Leber ist das wichtigste Stoffwechselorgan Ihres Körpers. Sie filtert das Blut, reguliert den Blutzucker, produziert Gallensäure zur Fettverdauung, steuert das Cholesterin, neutralisiert Giftstoffe. Sie erfüllt über 500 verschiedene Funktionen. Jeden einzelnen Tag.
Wenn sich viszerales Fett ansammelt, ist die Leber das erste Organ, das sich füllt. Im wörtlichen Sinne. Ihre Zellen — die Hepatozyten — werden von Lipidtröpfchen durchsetzt. Wie ein Motor, der mit Öl überflutet wird.
Und hier beginnt das Problem.
Eine fettdurchsetzte Leber funktioniert nicht richtig. Ihre 500 Funktionen verlangsamen sich. Und der Körper gerät in einen Teufelskreis, der sich selbst verstärkt:
- Fett in der Leber — die Leber produziert mehr Glukose und Triglyzeride
- Mehr Glukose im Blut — die Bauchspeicheldrüse produziert mehr Insulin zum Ausgleich
- Mehr Insulin — der Körper speichert mehr Fett (Insulin ist das Speicherhormon)
- Mehr Fett — mehr Fett in der Leber
Der Kreislauf schließt sich. Und er zieht sich enger.
Die nicht-alkoholische Fettlebererkrankung (NAFLD) ist heute die häufigste Lebererkrankung weltweit. In Europa liegt die Prävalenz bei 30,2 % laut den jüngsten Metaanalysen (Younossi et al., The Lancet Gastroenterology & Hepatology, 2022). Fast jeder Dritte. Und bei Menschen mit Insulinresistenz oder Typ-2-Diabetes steigt der Anteil auf 68 %.
Der beunruhigendste Befund: In den meisten Fällen gibt es keine Symptome. Keine Schmerzen. Keine offensichtlichen Anzeichen. Nur Leberwerte, die „leicht erhöht” sind — ALT, AST, GGT — die ohne Dringlichkeit beobachtet werden. Bis die Fettleber zu etwas Schlimmerem wird.
Die stille Progression
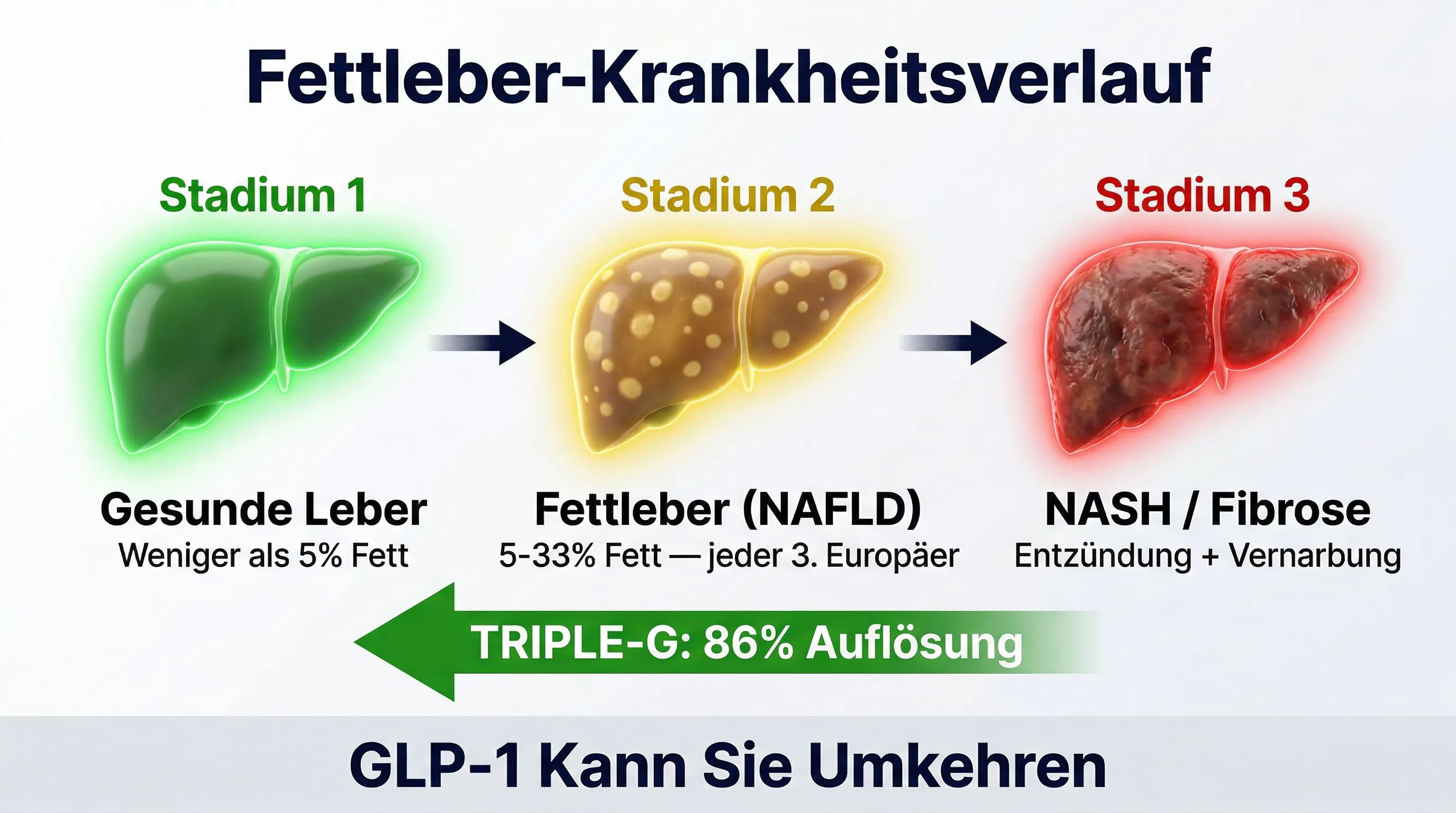
Die Steatose ist nicht statisch. Wird sie nicht behandelt, kann sie fortschreiten:
- Einfache Steatose — Fett in der Leber, reversibel
- Steatohepatitis (NASH) — aktive Entzündung, die Leber wird geschädigt
- Fibrose — Vernarbung des Lebergewebes
- Zirrhose — in den fortgeschrittensten Fällen irreversibler Schaden
Jedes Stadium ist schwieriger rückgängig zu machen als das vorherige. Aber die einfache Steatose — diejenige, die jeden dritten Europäer betrifft — ist vollständig reversibel. Vorausgesetzt, man geht die Ursache an.
Und die Ursache ist nicht Alkohol (deshalb heißt es „nicht-alkoholisch”). Die Ursache ist überschüssiges viszerales Fett und die daraus resultierende metabolische Dysregulation.
Warum Diäten die Fettleber nicht beheben
Wenn ich weniger esse, entfettet sich die Leber von selbst.
Leberfett ist am resistentesten gegenüber traditioneller Kalorienrestriktion. Der Körper verbrennt bevorzugt subkutanes Fett, bevor er viszerales und hepatisches Fett angreift — das ist ein Überlebensmechanismus.
In der Theorie ja. In der Praxis fast nie.
Leberfett ist am widerstandsfähigsten gegenüber traditioneller Kalorienrestriktion. Der Grund ist biochemisch: Bei einem Kaloriendefizit verbrennt der Körper bevorzugt subkutanes Fett — das, was Sie greifen können — bevor er das viszerale und hepatische Fett antastet. Es ist ein Überlebensmechanismus: Viszerales Fett ist eine strategische Reserve, die der Körper schützt.
Es passiert also Folgendes: Sie folgen einem restriktiven Plan. Sie verlieren 5 kg auf der Waage. Sie fühlen sich leichter. Aber Ihre Leber ist immer noch voller Fett. Ihre Leberwerte sind immer noch erhöht. Die Insulinresistenz ist immer noch da.
Und wenn Sie die Restriktion aufgeben (weil der Food Noise stärker zurückkommt als zuvor), kommen die Kilos zurück — und die Leber sammelt weiter an.
Das Problem ist nicht Ihre Disziplin. Das Problem ist, dass Sie versuchen, eine Badewanne mit einem Teelöffel zu leeren, während der Wasserhahn läuft.
Um die Lebersteatose umzukehren, braucht es einen Ansatz, der:
- Viszerales Fett signifikant reduziert (nicht 3-5 kg — deutlich mehr)
- Die Insulinsensitivität verbessert (den Teufelskreis durchbricht)
- Direkt auf den Fettstoffwechsel der Leber einwirkt
Genau hier schreiben die metabolischen Peptide die Regeln neu.
Wie GLP-1-Peptide auf die Leber wirken
GLP-1-Peptide wurden nicht für die Leber entwickelt. Aber die Leber ist eines der ersten Organe, die davon profitieren. Hier ist der Grund.
Mechanismus 1: Weniger viszerales Fett = weniger Leberfett
Die Reduktion von viszeralem Fett — dokumentiert in Studien jeder Generation von GLP-1-Peptiden — reduziert direkt den Zustrom von Fettsäuren zur Leber. Weniger Fett kommt an, weniger Fett lagert sich ab. Es ist der einfachste und intuitivste Mechanismus.
Die Studie von Neeland et al. (Diabetes Care, 2016) zeigte, dass GLP-1-Agonisten spezifisch viszerales Fett reduzieren, nicht nur das Gesamtgewicht. Die gleiche Anzahl verlorener Kilos durch traditionelle Restriktion erzielt nicht die gleiche Reduktion des viszeralen Fetts.
Mechanismus 2: Verbesserte Insulinsensitivität
GLP-1 stimuliert die Insulinproduktion nur wenn der Blutzucker hoch ist (glukoseabhängiger Effekt). Dies verbessert die Blutzuckerkontrolle ohne Unterzuckerung zu verursachen. Aber der relevanteste Effekt für die Leber ist indirekt: weniger zirkulierendes Insulin = weniger Speichersignal = die Leber hört auf, Fett anzusammeln.
GIP — der zweite Rezeptor, aktiviert durch die zweite und dritte Generation — verstärkt die Insulinsensitivität zusätzlich. In den SURMOUNT-Studien mit Tirzepatid betrug die HbA1c-Reduktion -2,1 Prozentpunkte, wobei 34 % der Teilnehmer Normalwerte erreichten.
Wenn sich die Insulinresistenz verbessert, bricht der Teufelskreis aus Fettleber → mehr Insulin → mehr Fett.
Mechanismus 3: Direkte entzündungshemmende Wirkung
GLP-1-Peptide reduzieren Entzündungsmarker — CRP, IL-6, TNF-alpha — auf eine Weise, die über den reinen Gewichtsverlust hinausgeht. Das ist entscheidend für die Leber: Chronische Entzündung ist das, was eine einfache Steatose (reversibel) in eine Steatohepatitis (schädigend) verwandelt.
Durch die Reduktion der Entzündung helfen GLP-1-Peptide nicht nur, das Fett aus der Leber zu entfernen — sie schützen die Leber vor dem Schaden, den dieses Fett verursacht.
Mehr zu den Vorteilen jenseits des Gewichts: GLP-1-Peptide: Vorteile über den Gewichtsverlust hinaus
Der Vorteil des dritten Rezeptors: Glukagon
Alles, was bisher beschrieben wurde, gilt für jedes GLP-1-Peptid — von Ozempic (erste Generation, 1 Rezeptor) bis Mounjaro (zweite Generation, 2 Rezeptoren).
Aber es gibt einen dritten Rezeptor, der die Karten für Menschen mit Fettleber neu mischt. Es ist das Glukagon.
Was Glukagon in der Leber bewirkt
Glukagon ist ein Hormon, das Ihr Körper natürlich produziert. Seine Hauptfunktion besteht darin, Energiereserven zu mobilisieren, wenn sie gebraucht werden. Und die Leber ist sein primäres Ziel.
Wenn der Glukagonrezeptor auf hepatischer Ebene aktiviert wird:
- Stimuliert die hepatische Lipolyse — aktiviert das Enzym ATGL (Adipose Triglyzerid Lipase), das die Fetttröpfchen in den Leberzellen buchstäblich „aufbricht”
- Beschleunigt die Beta-Oxidation — das freigesetzte Fett wird als Energie verbrannt, nicht anderswohin verschoben
- Reduziert die Lipogenese — verlangsamt die Produktion von neuem Fett in der Leber
Es ist, als würde Glukagon in jede Leberzelle gehen und mit einer Schaufel sagen: „Dieses Fett gehört hier nicht hin. Raus.”
Die Studie von Janah et al. (Diabetes, 2020) dokumentierte diesen Mechanismus: Glukagon reguliert die Lipolyse und Fettsäureoxidation in der Leber über den INSP3R1-Rezeptor und aktiviert eine Kaskade, die in der direkten Mobilisierung von Leberfett gipfelt.
Warum nur die dritte Generation diesen Rezeptor aktiviert
| Generation | Aktivierte Rezeptoren | Wirkung auf die Fettleber |
|---|---|---|
| 1. (Ozempic) | GLP-1 | Indirekt (weniger viszerales Fett, weniger Entzündung) |
| 2. (Mounjaro) | GLP-1 + GIP | Indirekt + verbesserte Insulinsensitivität |
| 3. (TRIPLE-G) | GLP-1 + GIP + Glukagon | Direkt: mobilisiert Leberfett von innen |
Retatrutid — der Dreifach-Agonist, den wir TRIPLE-G nennen, nach den drei G seiner Zielrezeptoren (GLP-1, GIP, Glukagon) — ist das einzige Molekül dieser Klasse, das alle drei Rezeptoren gleichzeitig aktiviert.
Für die Fettleber ist Glukagon kein „Bonus”. Es ist der entscheidende Unterschied.
Ozempic und Mounjaro helfen der Leber, indem sie das von außen ankommende Fett reduzieren. TRIPLE-G tut das und mobilisiert zusätzlich das Fett, das bereits drin ist. Zwei Richtungen. Gleichzeitig.
Für den vollständigen Vergleich zwischen den Generationen: Vergleich Abnehm-Peptide: Die Unterschiede
Die Zahlen: Was die klinischen Studien zeigen
Die Daten zur Leberfettreduktion mit Retatrutid gehören zu den beeindruckendsten, die jemals für ein Molekül dieser Klasse aufgezeichnet wurden.
Die Sanyal-Studie (Nature Medicine, 2024)
Arun J. Sanyal und Kollegen veröffentlichten in Nature Medicine die Ergebnisse einer randomisierten, doppelblinden, placebokontrollierten Studie, die speziell zur Bewertung der Wirkung von Retatrutid auf die Lebersteatose konzipiert wurde (Sanyal et al., Nature Medicine, 2024; 30(7):2037-2048).
98 Teilnehmer mit bestätigter Lebersteatose (mindestens 10 % Leberfett bei Aufnahme). 48 Wochen Behandlung.
Ergebnisse nach 24 Wochen
| Dosis | Leberfettreduktion | Normalisierung (unter 5 %) |
|---|---|---|
| 1 mg | -42,9 % | 27 % der Teilnehmer |
| 4 mg | -57,0 % | 52 % der Teilnehmer |
| 8 mg | -81,4 % | 79 % der Teilnehmer |
| 12 mg | -82,4 % | 86 % der Teilnehmer |
| Placebo | +0,3 % | 0 % |
Lesen Sie diese Zahlen ein zweites Mal.
Das Placebo hat nichts bewegt — tatsächlich hat das Leberfett sogar leicht zugenommen (+0,3 %). Bei 12 mg hat Retatrutid das Leberfett um 82,4 % reduziert. Und 86 % der Teilnehmer erreichten normale Leberfettwerte — unter 5 %.
Nach 48 Wochen stieg der Anteil der Teilnehmer mit vollständiger Normalisierung auf etwa 90 % bei den Dosen von 8 und 12 mg.
Was diese Zahlen bedeuten
- Kein anderes Peptid hat jemals Leberfettreduktionen dieser Größenordnung gezeigt
- Der Effekt ist nicht nur „Verbesserung” — er ist eine Umkehr der Steatose
- Die Korrelation war auch bei Biomarkern für Leberschäden (K-18, pro-C3) signifikant, was nicht nur weniger Fett, sondern auch weniger Entzündung und weniger Fibrose anzeigt
Der Vergleich mit den vorherigen Generationen spricht für sich:
| Molekül | Leberfettreduktion |
|---|---|
| Semaglutid (1 Rezeptor) | -30/40 % (Beobachtungsstudien) |
| Tirzepatid (2 Rezeptoren) | -50/60 % (vorläufige Daten) |
| Retatrutid (3 Rezeptoren) | -82,4 % (randomisierte Studie) |
Der Unterschied ist nicht marginal. Es ist ein Generationssprung. Und es ist genau der Beitrag des dritten Rezeptors — Glukagon — der direkt dort wirkt, wo es darauf ankommt: in der Leber.
Aus der TRIUMPH-4-Studie
In der Hauptstudie zu Retatrutid (Jastreboff et al., NEJM, 2023) — 445 Teilnehmer, 68 Wochen — wurde die verbesserte Lebergesundheit als einer der dokumentierten Zusatzvorteile bestätigt, zusammen mit einer Körpergewichtsreduktion von -28,7 %, einer Gelenkschmerzreduktion von -75,8 % und einer systolischen Blutdrucksenkung von -14 mmHg.
5 praktische Strategien zur Unterstützung Ihrer Leber
Metabolische Peptide erledigen die Hauptarbeit beim Leberfett. Aber Sie können die Ergebnisse mit täglichen Entscheidungen beschleunigen und aufrechterhalten, die Ihre Leber zu schätzen wissen wird.
1. Reduzieren Sie raffinierten Zucker (besonders Fruktose)
Fruktose ist der Feind Nummer eins der Leber. Anders als Glukose, die von jeder Zelle des Körpers genutzt wird, wird Fruktose fast ausschließlich von der Leber verstoffwechselt. Und wenn zu viel ankommt, wandelt die Leber sie direkt in Fett um.
Wir sprechen nicht von ganzen Früchten (die Ballaststoffe verlangsamen die Aufnahme). Wir sprechen von:
- Gezuckerten Getränken (einschließlich „100 % natürlicher” Fruchtsäfte)
- Industriellen Süßwaren
- Maissirup mit hohem Fruktosegehalt (in vielen verpackten Produkten enthalten)
Die Eliminierung von gezuckerten Getränken ist die einzelne wirksamste Änderung für die Leber.
2. Erhöhen Sie die Ballaststoffzufuhr (Ihre Leber liebt sie)
Lösliche Ballaststoffe — Hafer, Hülsenfrüchte, Leinsamen, Gemüse — ernähren Darmbakterien, die kurzkettige Fettsäuren produzieren. Diese Fettsäuren erreichen die Leber über die Pfortader und haben eine dokumentierte Schutzwirkung.
Ziel: mindestens 25-30 g Ballaststoffe pro Tag. Wenn der Appetit durch das Protokoll reduziert ist, ist PHGG-Ballaststoff (teilweise hydrolysiertes Guarkernmehl) ein praktisches Nahrungsergänzungsmittel, das keinen Magenplatz beansprucht.
Für den vollständigen Ernährungsleitfaden während des Protokolls: Lebensmittel zum Vermeiden und Bevorzugen mit GLP-1-Peptiden
3. Begrenzen Sie Alkohol (es braucht keine großen Mengen)
Alkohol wird von der Leber verstoffwechselt. Und wenn die Leber bereits durch angesammeltes Fett belastet ist, kommt Alkohol als zusätzliche Belastung hinzu. Man muss kein starker Trinker sein: Schon 1-2 Gläser pro Tag verlangsamen die Fähigkeit der Leber, Fett abzubauen, erheblich.
Während des Protokolls bemerken viele Menschen spontan ein verringertes Verlangen nach Alkohol — das ist die Wirkung der GLP-1-Peptide auf die Belohnungsschaltkreise des Gehirns. Folgen Sie dieser Tendenz. Ihre Leber wird es Ihnen danken.
4. Bewegen Sie sich (auch nur Gehen reicht)
Körperliche Aktivität verbessert die Insulinsensitivität und beschleunigt die Fettoxidation — einschließlich des Fetts in der Leber. Marathons sind nicht nötig. Eine Metaanalyse, veröffentlicht im Journal of Hepatology, dokumentierte, dass 150 Minuten moderate Aktivität pro Woche (zügiges Gehen, Radfahren, Schwimmen) das Leberfett unabhängig vom Gewichtsverlust reduzieren.
30 Minuten am Tag, 5 Tage die Woche. Mehr braucht es nicht.
5. Schützen Sie Ihre Leber mit der richtigen Supplementierung
Während eines GLP-1-Peptid-Protokolls sinkt die Kalorienzufuhr — und damit auch die Zufuhr von Nährstoffen, die die Leber zum Funktionieren braucht:
- Omega-3 (EPA+DHA): 2-3 g/Tag — direkte entzündungshemmende Wirkung auf Leberzellen
- Vitamin E: dokumentiertes Leber-Antioxidans (NASH-Studien)
- Cholin: essentieller Nährstoff für den Transport von Fett aus der Leber (Eier, Fisch, Supplementierung bei Bedarf)
Vollständiger Leitfaden: Nahrungsergänzung während des GLP-1-Protokolls: Was wirklich hilft
Häufig gestellte Fragen
Wie erkenne ich, ob ich eine Fettleber habe?
Eine Bauchultraschalluntersuchung ist die einfachste und zugänglichste Methode. Ihr Arzt kann auch Lebermarker im Blut überprüfen — ALT, AST, GGT — die bei erhöhten Werten auf eine Leberentzündung hinweisen. Der FLI (Fatty Liver Index), berechnet aus BMI, Taillenumfang, Triglyzeriden und GGT, ist ein Screening-Instrument, das in vielen klinischen Studien verwendet wird. Sprechen Sie mit Ihrem Arzt, wenn Sie abdominales Übergewicht haben und Ihre Leberwerte auch nur „leicht erhöht” sind.
Ist eine Fettleber reversibel?
Die einfache Steatose — das Anfangsstadium — ist vollständig reversibel. Wenn das Fett aus den Leberzellen entfernt wird, nehmen diese ihre normale Funktion wieder auf. Die Sanyal-Studie (2024) zeigte, dass 86 % der mit Retatrutid in der 12-mg-Dosis behandelten Teilnehmer innerhalb von 24 Wochen normale Leberfettwerte (unter 5 %) erreichten. Auch eine Steatohepatitis (NASH) mit leichter Fibrose kann sich zurückbilden, erfordert jedoch längere Interventionen.
Warum ist der Dreifach-Agonist bei der Fettleber wirksamer als Ozempic?
Ozempic wirkt auf 1 Rezeptor (GLP-1). Es reduziert Leberfett indirekt durch Gewichtsverlust und Entzündungsreduktion. TRIPLE-G aktiviert 3 Rezeptoren, und der dritte — Glukagon — hat eine direkte Wirkung auf die Leberzellen: Er stimuliert die Lipolyse (Aufspaltung der Fetttröpfchen in der Leber) und die Fettsäureoxidation. Es ist der Unterschied zwischen dem Reduzieren des Fetts, das zur Leber gelangt, und dem zusätzlichen Entfernen des Fetts, das bereits drin ist.
Wie lange dauert es, bis sich die Leberwerte verbessern?
In der Sanyal-Studie waren signifikante Reduktionen des Leberfetts bereits nach 24 Wochen (6 Monaten) erkennbar. Marker der Leberentzündung (K-18) verbessern sich typischerweise früher, bereits in den ersten 12-16 Wochen. ALT- und AST-Werte normalisieren sich in der Regel parallel zur Leberfettreduktion. Die Empfehlung ist, nach 3-4 Monaten Protokoll die Bluttests zu wiederholen und mit den Ausgangswerten zu vergleichen.
Kann ich die Fettleber auch ohne Peptide verbessern?
Ja — Gewichtsverlust, Bewegung, Verzicht auf raffinierte Zucker und Alkohol können das Leberfett reduzieren. Aber die Zahlen sprechen eine klare Sprache: Lebensstiländerungen allein führen selten zu Leberfettreduktionen von mehr als 20-30 %. TRIPLE-G hat Reduktionen von 82,4 % gezeigt. Es ist keine Frage der Willenskraft — es ist eine Frage der Werkzeuge. Wer die richtigen Werkzeuge und die richtigen Gewohnheiten hat, erzielt Ergebnisse, die keiner der beiden Faktoren allein hervorbringen könnte.
Verwandte Artikel
- GLP-1-Peptide: Vorteile über den Gewichtsverlust hinaus
- Lebensmittel zum Vermeiden und Bevorzugen mit GLP-1-Peptiden
- Nahrungsergänzung während des GLP-1-Protokolls: Was wirklich hilft
- Nährstoffmangel durch GLP-1: Wie man vorbeugt
- Food Noise: Was es ist und wie man es abstellt
- Vergleich Abnehm-Peptide: Leitfaden zu den Unterschieden
Referenzen
-
Sanyal AJ, Kaplan LM, Frias JP, et al. “Triple hormone receptor agonist retatrutide for metabolic dysfunction-associated steatotic liver disease: a randomized phase 2a trial.” Nature Medicine. 2024;30(7):2037-2048. DOI: 10.1038/s41591-024-03018-2
-
Jastreboff AM, Kaplan LM, Frias JP, et al. “Triple-hormone-receptor agonist retatrutide for obesity — a phase 2 trial.” New England Journal of Medicine. 2023;389(6):514-526. DOI: 10.1056/NEJMoa2301972
-
Neeland IJ, Marso SP, Ayers CR, et al. “Effects of liraglutide on visceral and ectopic fat.” Diabetes Care. 2016;39(7):1224-1229. DOI: 10.2337/dc16-0213
-
Janah L, Kjeldsen S, Galsgaard KD, et al. “Glucagon regulates lipolysis and fatty acid oxidation through inositol triphosphate receptor 1 in the liver.” Diabetes. 2020;69(Supplement 1). DOI: 10.2337/db20-0213
-
Younossi ZM, Golabi P, Paik JM, et al. “The global epidemiology of nonalcoholic fatty liver disease (NAFLD) and nonalcoholic steatohepatitis (NASH): a systematic review.” The Lancet Gastroenterology & Hepatology. 2023;8(1):28-39. DOI: 10.1016/S2468-1253(22)00165-0
-
Garvey WT, Frias JP, Jastreboff AM, et al. “Tirzepatide once weekly for the treatment of obesity in people with type 2 diabetes.” The Lancet. 2023;402(10402):613-626. DOI: 10.1016/S0140-6736(23)01200-X
Le informazioni contenute in questo articolo sono destinate esclusivamente a scopi educativi e di ricerca scientifica. Non costituiscono consiglio medico, diagnosi o trattamento. Consultare sempre un professionista sanitario qualificato.