Fegato Grasso e Peptidi GLP-1: Un Beneficio Che Non Ti Aspetti
Stai leggendo di peptidi GLP-1 per il peso. Magari per il Food Noise. Per i centimetri che non scendono. Ma c’è un organo nel tuo corpo che sta subendo un danno silenzioso di cui nessuno parla — e che questi peptidi stanno dimostrando di poter invertire.
Il tuo fegato.
Non quello del check-up annuale con il medico che dice “i valori sono alterati, vediamo tra sei mesi”. Il fegato che adesso, in questo momento, sta accumulando grasso al suo interno. Che sta diventando una spugna imbevuta di olio. E che sta alimentando un circolo vizioso di cui il peso è solo il sintomo visibile.
La steatosi epatica non alcolica — il fegato grasso — colpisce 1 europeo su 3. La maggior parte non lo sa. E la maggior parte pensa che sia un problema separato dal peso.
Non lo è. È il motore nascosto che tiene tutto bloccato.
Il Fegato Grasso: Il Motore Silenzioso Che Nessuno Ti Spiega
Il fegato è l’organo metabolico più importante del tuo corpo. Filtra il sangue, regola gli zuccheri, produce la bile per digerire i grassi, gestisce il colesterolo, neutralizza le tossine. Fa oltre 500 funzioni diverse. Ogni singolo giorno.
Quando il grasso viscerale si accumula, il fegato è il primo organo a riempirsi. Letteralmente. Le sue cellule — gli epatociti — si infiltrano di goccioline lipidiche. Come un motore che si ingolfa d’olio.
E qui inizia il problema.
Un fegato infiltrato di grasso non funziona bene. Le sue 500 funzioni rallentano. E il corpo entra in un circolo vizioso che si autoalimenta:
- Grasso nel fegato → il fegato produce più glucosio e trigliceridi
- Più glucosio nel sangue → il pancreas produce più insulina per compensare
- Più insulina → il corpo accumula più grasso (l’insulina è l’ormone dello stoccaggio)
- Più grasso → più grasso nel fegato
Il circolo si chiude. E si stringe.
La steatosi epatica non alcolica (NAFLD) è oggi la malattia epatica più diffusa al mondo. In Europa, la prevalenza è del 30,2% secondo le meta-analisi più recenti (Younossi et al., The Lancet Gastroenterology & Hepatology, 2022). Quasi 1 persona su 3. E tra chi ha resistenza insulinica o diabete di tipo 2, la percentuale sale al 68%.
Il dato più inquietante: nella maggior parte dei casi, non ci sono sintomi. Nessun dolore. Nessun segnale evidente. Solo valori epatici “leggermente mossi” — ALT, AST, GGT — che vengono monitorati senza urgenza. Fino a quando il fegato grasso diventa qualcosa di peggio.
La Progressione Silenziosa
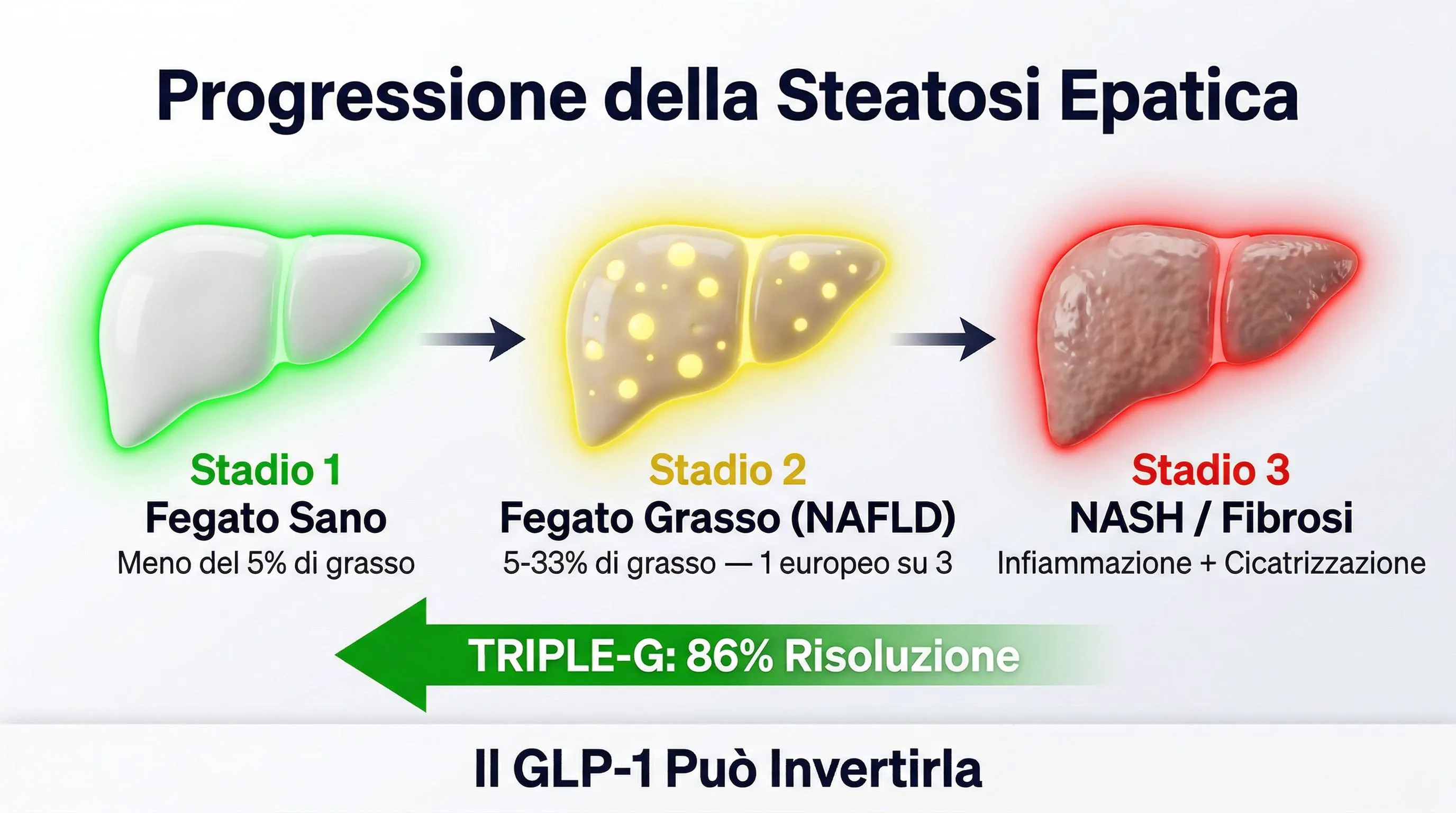
La steatosi non è statica. Se non viene affrontata, può progredire:
- Steatosi semplice → grasso nel fegato, reversibile
- Steatoepatite (NASH) → infiammazione attiva, il fegato si sta danneggiando
- Fibrosi → cicatrizzazione del tessuto epatico
- Cirrosi → nei casi più avanzati, danno irreversibile
Ogni stadio è più difficile da invertire del precedente. Ma la steatosi semplice — quella che ha 1 europeo su 3 — è completamente reversibile. A patto di agire sulla causa.
E la causa non è l’alcol (per questo si chiama “non alcolica”). La causa è il grasso viscerale in eccesso e la disregolazione metabolica che ne consegue.
Perché Le Diete Non Risolvono Il Fegato Grasso
Se mangio meno, il fegato si sgrasserà da solo.
Il grasso epatico è il più resistente alla restrizione calorica tradizionale. Il corpo preferisce bruciare il grasso sottocutaneo prima di intaccare quello viscerale e quello epatico — è un meccanismo di sopravvivenza.
In teoria, sì. In pratica, quasi mai.
Il grasso epatico è il più resistente alla restrizione calorica tradizionale. Il motivo è biochimico: il corpo, quando viene messo in deficit calorico, preferisce bruciare il grasso sottocutaneo — quello che puoi pizzicare — prima di intaccare il grasso viscerale e quello epatico. È un meccanismo di sopravvivenza: il grasso viscerale è una riserva strategica che il corpo protegge.
Quindi succede questo: segui un percorso restrittivo. Perdi 5 kg sulla bilancia. Ti senti più leggera. Ma il tuo fegato è ancora pieno di grasso. I tuoi valori epatici sono ancora alterati. L’insulino-resistenza è ancora lì.
E quando molli la restrizione (perché il Food Noise torna più forte di prima), i chili tornano — e il fegato continua ad accumulare.
Il problema non è la tua disciplina. Il problema è che stai cercando di svuotare una vasca con un cucchiaino, mentre il rubinetto è aperto.
Per invertire la steatosi epatica serve un approccio che:
- Riduca il grasso viscerale in modo significativo (non 3-5 kg — molto di più)
- Migliori la sensibilità insulinica (rompa il circolo vizioso)
- Agisca direttamente sul metabolismo epatico dei grassi
È esattamente qui che i peptidi metabolici stanno riscrivendo le regole.
Come I Peptidi GLP-1 Agiscono Sul Fegato
I peptidi GLP-1 non sono stati progettati per il fegato. Ma il fegato è uno dei primi organi a beneficiarne. Ecco perché.
Meccanismo 1: Meno Grasso Viscerale = Meno Grasso Epatico
La riduzione del grasso viscerale — documentata nei trial di ogni generazione di peptidi GLP-1 — riduce direttamente l’afflusso di acidi grassi al fegato. Meno grasso arriva, meno grasso si deposita. È il meccanismo più semplice e intuitivo.
Lo studio di Neeland et al. (Diabetes Care, 2016) ha dimostrato che i GLP-1 agonisti riducono specificamente il grasso viscerale, non solo il peso totale. La stessa quantità di chili persi con una restrizione tradizionale non produce la stessa riduzione di grasso viscerale.
Meccanismo 2: Migliore Sensibilità Insulinica
Il GLP-1 stimola la produzione di insulina solo quando la glicemia è alta (effetto glucosio-dipendente). Questo migliora il controllo glicemico senza causare ipoglicemia. Ma l’effetto più rilevante per il fegato è indiretto: meno insulina circolante = meno segnale di stoccaggio = il fegato smette di accumulare grasso.
Il GIP — il secondo recettore, attivato dalla seconda e terza generazione — potenzia ulteriormente la sensibilità insulinica. Nei trial SURMOUNT su tirzepatide, la riduzione dell’HbA1c è stata di -2,1 punti percentuali, con il 34% dei partecipanti che ha raggiunto valori normali.
Quando l’insulino-resistenza migliora, il circolo vizioso fegato grasso → più insulina → più grasso si interrompe.
Meccanismo 3: Effetto Anti-Infiammatorio Diretto
I peptidi GLP-1 riducono i marcatori infiammatori — CRP, IL-6, TNF-alfa — in modo che va oltre la semplice perdita di peso. Questo è fondamentale per il fegato: l’infiammazione cronica è ciò che trasforma una steatosi semplice (reversibile) in steatoepatite (dannosa).
Riducendo l’infiammazione, i peptidi GLP-1 non solo aiutano a togliere il grasso dal fegato — proteggono il fegato dal danno che quel grasso sta causando.
Per approfondire gli effetti oltre il peso: Peptidi GLP-1: Benefici Oltre la Perdita di Peso
Il Vantaggio Del Terzo Recettore: Il Glucagone
Fin qui, tutto quello che abbiamo descritto vale per qualsiasi peptide GLP-1 — da Ozempic (prima generazione, 1 recettore) a Mounjaro (seconda generazione, 2 recettori).
Ma c’è un terzo recettore che cambia le carte in tavola per chi ha il fegato grasso. Ed è il glucagone.
Cosa Fa Il Glucagone Nel Fegato
Il glucagone è un ormone che il tuo corpo produce naturalmente. La sua funzione principale è mobilizzare le riserve energetiche quando servono. E il fegato è il suo bersaglio primario.
Quando il recettore del glucagone viene attivato a livello epatico:
- Stimola la lipolisi epatica — attiva l’enzima ATGL (adipose triglyceride lipase) che letteralmente “spacca” le goccioline di grasso dentro le cellule del fegato
- Accelera la beta-ossidazione — il grasso liberato viene bruciato come energia, non spostato altrove
- Riduce la lipogenesi — rallenta la produzione di nuovo grasso all’interno del fegato
È come se il glucagone andasse dentro ogni cellula epatica con una paletta e dicesse: “Questo grasso non dovrebbe essere qui. Via.”
Lo studio di Janah et al. (Diabetes, 2020) ha documentato questo meccanismo: il glucagone regola la lipolisi e l’ossidazione degli acidi grassi nel fegato attraverso il recettore INSP3R1, attivando una cascata che culmina nella mobilizzazione diretta del grasso epatico.
Perché Solo La Terza Generazione Attiva Questo Recettore
| Generazione | Recettori Attivati | Azione Sul Fegato Grasso |
|---|---|---|
| 1a (Ozempic) | GLP-1 | Indiretta (meno grasso viscerale, meno infiammazione) |
| 2a (Mounjaro) | GLP-1 + GIP | Indiretta + migliore sensibilità insulinica |
| 3a (TRIPLE-G) | GLP-1 + GIP + Glucagone | Diretta: mobilizza il grasso epatico dall’interno |
Il retatrutide — il triplo agonista che nella nostra redazione chiamiamo TRIPLE-G dalle tre G dei recettori target (GLP-1, GIP, Glucagone) — è l’unica molecola della classe che attiva tutti e tre i recettori contemporaneamente.
Per il fegato grasso, il glucagone non è un “bonus”. È il game changer.
Ozempic e Mounjaro aiutano il fegato riducendo il grasso che ci arriva dall’esterno. Il TRIPLE-G fa questo e in più mobilizza il grasso che è già dentro. Due direzioni. Contemporaneamente.
Per il confronto completo tra generazioni: Retatrutide vs Ozempic vs Mounjaro: Le Differenze
I Numeri: Cosa Dicono I Trial Clinici
I dati sulla riduzione del grasso epatico con il retatrutide sono tra i più impressionanti mai registrati per qualsiasi molecola della classe.
Lo Studio Sanyal (Nature Medicine, 2024)
Arun J. Sanyal e colleghi hanno pubblicato su Nature Medicine i risultati di un trial randomizzato, in doppio cieco, controllato con placebo, specificamente progettato per valutare l’effetto del retatrutide sulla steatosi epatica (Sanyal et al., Nature Medicine, 2024; 30(7):2037-2048).
98 partecipanti con steatosi epatica confermata (almeno 10% di grasso epatico all’ingresso). 48 settimane di trattamento.
Risultati a 24 Settimane
| Dose | Riduzione Grasso Epatico | Normalizzazione (<5%) |
|---|---|---|
| 1 mg | -42,9% | 27% dei partecipanti |
| 4 mg | -57,0% | 52% dei partecipanti |
| 8 mg | -81,4% | 79% dei partecipanti |
| 12 mg | -82,4% | 86% dei partecipanti |
| Placebo | +0,3% | 0% |
Leggi quei numeri una seconda volta.
Il placebo non ha mosso nulla — anzi, il grasso epatico è leggermente aumentato (+0,3%). A 12 mg, il retatrutide ha ridotto il grasso epatico dell’82,4%. E l’86% dei partecipanti ha raggiunto livelli normali di grasso epatico — sotto il 5%.
A 48 settimane, la percentuale di partecipanti con normalizzazione completa è salita a circa il 90% alle dosi di 8 e 12 mg.
Cosa Significano Questi Numeri
- Nessun altro peptide ha mai mostrato riduzioni del grasso epatico di questa portata
- L’effetto non è solo “miglioramento” — è inversione della steatosi
- La correlazione era significativa anche con i biomarcatori di danno epatico (K-18, pro-C3), indicando non solo meno grasso, ma anche meno infiammazione e meno fibrosi
Il confronto con le generazioni precedenti è eloquente:
| Molecola | Riduzione Grasso Epatico |
|---|---|
| Semaglutide (1 recettore) | -30/40% (studi osservazionali) |
| Tirzepatide (2 recettori) | -50/60% (dati preliminari) |
| Retatrutide (3 recettori) | -82,4% (trial randomizzato) |
La differenza non è marginale. È un salto generazionale. Ed è esattamente il contributo del terzo recettore — il glucagone — che agisce direttamente dove serve: dentro il fegato.
Dal Trial TRIUMPH-4
Nel trial principale del retatrutide (Jastreboff et al., NEJM, 2023) — 445 partecipanti, 68 settimane — il miglioramento della salute epatica è stato confermato tra i benefici extra documentati, insieme alla riduzione del peso corporeo del -28,7%, del dolore articolare del -75,8% e della pressione sistolica di -14 mmHg.
5 Strategie Pratiche Per Supportare Il Tuo Fegato
I peptidi metabolici fanno il lavoro pesante sul grasso epatico. Ma puoi accelerare e sostenere il risultato con scelte quotidiane che il tuo fegato apprezzerà.
1. Riduci Gli Zuccheri Raffinati (Soprattutto Il Fruttosio)
Il fruttosio è il nemico numero uno del fegato. A differenza del glucosio, che viene usato da ogni cellula del corpo, il fruttosio viene metabolizzato quasi esclusivamente dal fegato. E quando ne arriva troppo, il fegato lo converte direttamente in grasso.
Non parliamo della frutta intera (la fibra rallenta l’assorbimento). Parliamo di:
- Bevande zuccherate (inclusi succhi di frutta “100% naturale”)
- Dolci industriali
- Sciroppo di mais ad alto contenuto di fruttosio (presente in molti prodotti confezionati)
Eliminare le bevande zuccherate è il singolo cambiamento più efficace per il fegato.
2. Aumenta Le Fibre (Il Fegato Le Ama)
Le fibre solubili — avena, legumi, semi di lino, verdure — alimentano i batteri intestinali che producono acidi grassi a catena corta. Questi acidi grassi raggiungono il fegato attraverso la vena porta e hanno un effetto protettivo documentato.
Target: almeno 25-30g di fibre al giorno. Se l’appetito è ridotto dal protocollo, la fibra PHGG (partially hydrolyzed guar gum) è un integratore pratico che non occupa spazio nello stomaco.
Per la guida completa all’alimentazione durante il protocollo: Cibi da Evitare e Preferire con i Peptidi GLP-1
3. Limita L’Alcol (Non Servono Grandi Quantità)
L’alcol viene metabolizzato dal fegato. E quando il fegato è già sotto stress per il grasso accumulato, l’alcol aggiunge insulto all’ingiuria. Non serve essere bevitori pesanti: anche 1-2 bicchieri al giorno rallentano significativamente la capacità del fegato di smaltire il grasso.
Durante il protocollo, molte persone notano spontaneamente una riduzione del desiderio di alcol — è l’effetto dei peptidi GLP-1 sui circuiti di ricompensa del cervello. Asseconda questa tendenza. Il tuo fegato ti ringrazierà.
4. Muoviti (Anche Solo Camminare)
L’attività fisica migliora la sensibilità insulinica e accelera l’ossidazione dei grassi — compresi quelli nel fegato. Non servono maratone. Una meta-analisi pubblicata su Journal of Hepatology ha documentato che 150 minuti settimanali di attività moderata (camminata veloce, bicicletta, nuoto) riducono il grasso epatico indipendentemente dalla perdita di peso.
30 minuti al giorno, 5 giorni a settimana. È tutto ciò che serve.
5. Proteggi Il Fegato Con L’Integrazione Giusta
Durante un protocollo con peptidi GLP-1, l’apporto calorico si riduce — e con esso l’apporto di nutrienti che il fegato usa per funzionare:
- Omega-3 (EPA+DHA): 2-3g/giorno — effetto anti-infiammatorio diretto sulle cellule epatiche
- Vitamina E: antiossidante epatico documentato (studi su NASH)
- Colina: nutriente essenziale per il trasporto dei grassi fuori dal fegato (uova, pesce, integrazione se necessario)
Guida completa: Integratori Durante il Protocollo GLP-1: Quali Servono Davvero
Domande Frequenti
Come faccio a sapere se ho il fegato grasso?
Un’ecografia addominale è l’esame più semplice e accessibile. Il medico può anche valutare i marcatori epatici nel sangue — ALT, AST, GGT — che, se elevati, suggeriscono un’infiammazione epatica. L’FLI (Fatty Liver Index), calcolato da BMI, girovita, trigliceridi e GGT, è uno strumento di screening usato in molti studi clinici. Parla con il tuo medico se hai sovrappeso addominale e valori epatici anche solo “leggermente alterati”.
Il fegato grasso è reversibile?
La steatosi semplice — lo stadio iniziale — è completamente reversibile. Quando il grasso viene rimosso dalle cellule epatiche, queste riprendono a funzionare normalmente. Il trial Sanyal (2024) ha dimostrato che l’86% dei partecipanti trattati con retatrutide a 12 mg ha raggiunto livelli normali di grasso epatico (meno del 5%) in 24 settimane. Anche la steatoepatite (NASH) con fibrosi lieve può regredire, ma richiede interventi più prolungati.
Perché il triplo agonista è più efficace sul fegato rispetto a Ozempic?
Ozempic agisce su 1 recettore (GLP-1). Riduce il grasso epatico indirettamente, attraverso la perdita di peso e la riduzione dell’infiammazione. Il TRIPLE-G attiva 3 recettori, e il terzo — il glucagone — ha un’azione diretta sulle cellule epatiche: stimola la lipolisi (rottura delle goccioline di grasso nel fegato) e l’ossidazione degli acidi grassi. È la differenza tra togliere il grasso che arriva al fegato e togliere anche quello che c’è già dentro.
Quanto tempo ci vuole per vedere miglioramenti nei valori epatici?
Nel trial Sanyal, riduzioni significative del grasso epatico erano già evidenti a 24 settimane (6 mesi). I marcatori di infiammazione epatica (K-18) migliorano tipicamente prima, già nelle prime 12-16 settimane. I valori di ALT e AST tendono a normalizzarsi in parallelo con la riduzione del grasso epatico. Il consiglio è ripetere gli esami del sangue dopo 3-4 mesi di protocollo e confrontare con i valori di partenza.
Posso migliorare il fegato grasso senza peptidi?
Sì — perdita di peso, esercizio fisico, eliminazione di zuccheri raffinati e alcol possono ridurre il grasso epatico. Ma i numeri raccontano una realtà: le modifiche allo stile di vita da sole raramente producono riduzioni del grasso epatico superiori al 20-30%. Il TRIPLE-G ha dimostrato riduzioni dell’82,4%. Non è questione di volontà — è questione di strumenti. Chi ha gli strumenti giusti e le abitudini giuste ottiene risultati che nessuno dei due fattori da solo potrebbe produrre.
Articoli Correlati
- Peptidi GLP-1: Benefici Oltre la Perdita di Peso
- Cibi da Evitare e Preferire con i Peptidi GLP-1
- Integratori Durante il Protocollo GLP-1: Quali Servono Davvero
- Carenze Nutrizionali da GLP-1: Come Prevenirle
- Food Noise: Cos’è e Come Spegnerlo
- Confronto Peptidi Dimagranti: Guida alle Differenze
Riferimenti
-
Sanyal AJ, Kaplan LM, Frias JP, et al. “Triple hormone receptor agonist retatrutide for metabolic dysfunction-associated steatotic liver disease: a randomized phase 2a trial.” Nature Medicine. 2024;30(7):2037-2048. DOI: 10.1038/s41591-024-03018-2
-
Jastreboff AM, Kaplan LM, Frias JP, et al. “Triple-hormone-receptor agonist retatrutide for obesity — a phase 2 trial.” New England Journal of Medicine. 2023;389(6):514-526. DOI: 10.1056/NEJMoa2301972
-
Neeland IJ, Marso SP, Ayers CR, et al. “Effects of liraglutide on visceral and ectopic fat.” Diabetes Care. 2016;39(7):1224-1229. DOI: 10.2337/dc16-0213
-
Janah L, Kjeldsen S, Galsgaard KD, et al. “Glucagon regulates lipolysis and fatty acid oxidation through inositol triphosphate receptor 1 in the liver.” Diabetes. 2020;69(Supplement 1). DOI: 10.2337/db20-0213
-
Younossi ZM, Golabi P, Paik JM, et al. “The global epidemiology of nonalcoholic fatty liver disease (NAFLD) and nonalcoholic steatohepatitis (NASH): a systematic review.” The Lancet Gastroenterology & Hepatology. 2023;8(1):28-39. DOI: 10.1016/S2468-1253(22)00165-0
-
Garvey WT, Frias JP, Jastreboff AM, et al. “Tirzepatide once weekly for the treatment of obesity in people with type 2 diabetes.” The Lancet. 2023;402(10402):613-626. DOI: 10.1016/S0140-6736(23)01200-X
Le informazioni contenute in questo articolo sono destinate esclusivamente a scopi educativi e di ricerca scientifica. Non costituiscono consiglio medico, diagnosi o trattamento. Consultare sempre un professionista sanitario qualificato.